救急診療と「治療・マネジメントも含めた臨床推論モデル(Three-Layer Cognitive Model)」
本ブログで以前、ご紹介した「治療・マネジメントも含めた臨床推論モデル(Three-Layer Cognitive Model)」と救急診療との関連について論じたい。
臨床推論は、一般外来などでの病態の安定した患者の鑑別診断を中心として議論されることが通常であったと思われる。教育的な症例検討などにおいても、症例の病歴聴取・身体診察から鑑別疾患を挙げ、事前確率を考慮し各種検査を行い、確定診断を得るというスタイルで行われることが一般的である。これは、先に紹介した問題解決という視点から捉えた臨床推論という枠組み(下図)とよく対応する。
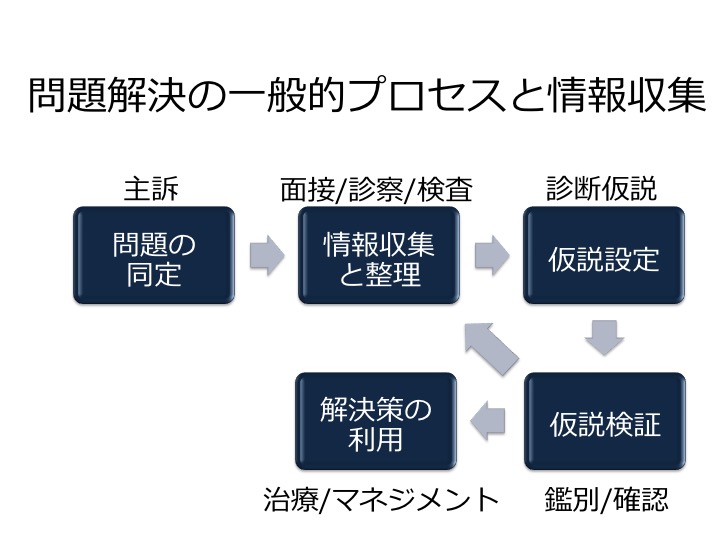
救急診療などにおいて病態の不安定な患者を診療をする際には、この枠組みはときに実際的ではない。救急外来を受診した切迫した患者に、入職間もない初期研修医が丁寧に病歴聴取を行おうとし、指導医から治療を優先せよというフィードバックを受けるというのはよく見られる光景である。クリティカルな状況においては、診断ではなく救命のための安定化が最優先されるが、この際にどのような臨床推論が経験を積んだ医師の中でなされているのだろうか。
治療・マネジメントも含めた臨床推論モデル(Three-Layer Cognitive Model)は、救急や病棟急変というacute careセッティングに対しても、適応が可能と考えられる。このモデルは3つの臨床推論の層(layer)から構成され、①診断 → ②介入内容の決定 → ③介入後のモニタリング,というふうに異なる層に対する推論が関連して同時に行われることを示す.救急や病棟急変においては,状況に応じて①の診断を簡略化し,②の介入内容の決定が同時に進んでいたり,③の介入後のモニタリングから得られた情報なども生かしつつ診断を見直していくといったことも日常的に行われているだろう。

例えば、①の初めの数秒間において、目の前の患者が呼吸困難を訴え顔色が悪い、冷汗を伴った強い痛みを訴える、意識障害があるなど、患者が切迫した状態にある(acutely distressed)あるいは全身状態(General condition/appearance)が悪いなどと判断された場合には、②において介入のゴール設定を「救命」と一旦設定する。そして①については、原因疾患の診断に先立って、A(気道)・B(呼吸)・C(循環)・D(意識)・E(体温/外表)から成るPrimary surveyを開始し、いずれに問題があれば、それに対してもさらなる介入を行う。仮に、B(呼吸)に問題があると判断された場合には、i)酸素投与を行う、ii)気管内挿管をする、iii)非侵襲的陽圧換気をするなどの「介入選択肢を列挙」し、酸素飽和度(SpO2)の改善などの「介入後のゴール設定」をした上で、実際に酸素投与をするか、どのような方法でするか「介入の意思決定」が行われたのちに③介入後のモニタリングの相に進む。仮に酸素マスク10Lでの酸素投与という「介入」がなされるも、「介入後のモニタリング」においてSpO2 90%以上という当座の目標が達成されなかった場合には、介入不十分という「介入成否の判断」に至り、気管挿管という「介入変更の意思決定」の後に、「患者や家族との対話」を経て、「介入の実施」として気管挿管され③の2週目に入る。これらのプロセスにより患者は安定化(stabilize)され、医師は再度、患者の病歴や身体初見、各種検査などの①の相に戻り、確定診断に進む。このように、治療・マネジメントも含めた臨床推論モデルを用いることで、クリティカルな状況での臨床推論も説明可能なわけである。
臨床経験の十分ではない医学生や初期研修医には、このような複雑な臨床推論をon the jobで行うことは困難である。そのため、切迫した患者への初期対応として「酸素投与・ルート確保・モニター装着をし、primary surveyをしながら、指導医に報告せよ」というプロトコールが示され、②の導入部分の機械的な枠組みが提供されるわけである。しかし、そのような単純化によって、酸素投与を全く考えなしに自動的に行うようになれば、COPDの患者さんに一定以上の酸素を投与してCO2ナルコーシスを起こしてしまうなどの問題にもつながり得る。介入の意思決定をする際に、1つひとつその実施/不実施について選択肢を挙げ、どういう場合に実施してはいけないかを考えて動けるような指導も必要となる。
「ブログVBP的診療推論」のトリセツ
高松でのVBPワークショップの後に、多くの皆様よりVBPの学び方についてご質問頂いておりますので、今回はそのご紹介をさせて頂ければと思います。
その1:書籍. 価値に基づく診療.
VBPのバイブル的な本です。
なかなか読み応えのある本ですが、読み方のおすすめとしては、
- 3章の「VBPの概念的枠組み」
- 末尾の付録A「VBPの概念と重要語句の定義」
を先に目を通すと、他の部分が読みやすくなるかと思います。
その2:本ブログ VBP的臨床推論
1〜2週間の頻度で更新しております。
気がつくと開設して1年がたち、12000回のアクセスを頂いております。
もちろんタダです!。ブログの最下部に「カテゴリー」欄から
5.「各論2: 専門職同士の関係性に関わる2つの側面 (5)」
8.「応用:臨床推論 (2)」
の順に、VBPの全体図(下図)を意識しながらお読み頂くと理解しやすいと思います。
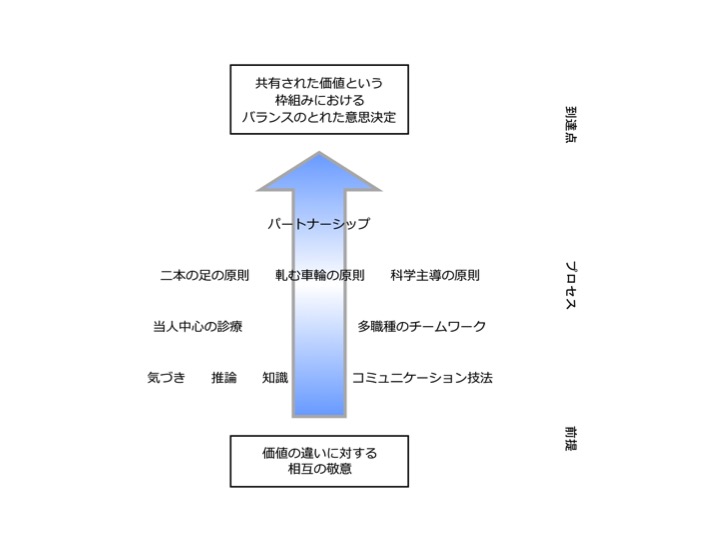
これらの全てを網羅して診療する必要はなく、VBPプロセス10要素のうち1つでも取り入れることでVBPの実践が可能になると、原著には記載されております。
いつも本ブログをお読み頂き誠にありがとうございます。次回より臨床推論に話題を戻し、更新して参りたいと思います。
御礼:第4回 VBPワークショップ (@プライマリケア連合学会 in高松)
去る5/12(金)、プライマリケア連合学会プレコングレスワークショップとして第4回VBP実践ワークショップが開催されました。今回は、模擬多職種カンファランスの事例を新たなものを使用し、医師・薬剤師・理学療法士・作業療法士などバラエティーに富んだ職種の皆様にご参加いただき、下記の目標とコンテンツで開催しました。
ワークショップの目標
- VBPの10のプロセスを理解する
- 価値の多様性を理解できる
- 患者の価値を引き出すスキル(ICE-StAR)の重要性を知る
- VBPにおける多職種での議論が有用であると知る
コンテンツ
レクチャー「価値に基づく医療の概要と10のプロセス」
模擬多職種カンファレンス(前半)
レクチャー「ICE-StAR」
模擬多職種カンファレンス(後半)
※FB pageでWSの様子をご覧いただけます。
参加者の皆様のご感想
「価値の大切さに気づいた」
「PCCM(患者中心の医療)との違いがわかった」
「多職種による視点の違いが実感できた」
「普段何気なく行っていることに理論があったことが分かった」
積極的なご参加、ご議論を頂くともにWSに高い評価も頂き主催者も大変嬉しく思っております。今回は新しい事例を用いて模擬多職種カンファレンス実施致しました。今回得られた改善点をもとにさらにバージョンアップしていきたいと思っております。次回は都内での開催を予定しておりますので、またこちらでご案内致します。
今後も、価値に基づく診療を皆様と一緒に学んでいければと思っております。